[ad_1]
باحثون يطورون نهجا جديدا لمنع رفض الجسم للخلايا المزروعة
الثلاثاء – 10 جمادى الآخرة 1444 هـ – 03 يناير 2023 مـ


لندن: «الشرق الأوسط»
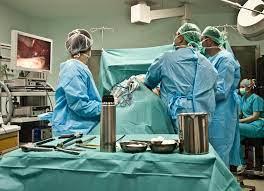
طور باحثون بجامعة كاليفورنيا بسان فرانسيسكو نهجًا جديدًا يحتمل أن ينقذ الأرواح قد يمنع الأجسام المضادة من تحفيز الرفض المناعي للخلايا العلاجية والمزروعة.
وقد أثبت الرفض بوساطة الأجسام المضادة (على عكس الهجوم الكيميائي الذي بدأته الخلايا المناعية) صعوبة حله بشكل خاص، وهو عامل يعيق تطوير بعض هذه العلاجات.
وقد تضمنت الاستراتيجية الجديدة، التي تم وصفها بعدد يوم أمس (الاثنين) من Nature Biotechnology، استخدام مستقبلات «شرك» لالتقاط الأجسام المضادة وإخراجها من الدورة الدموية قبل أن تتمكن من قتل الخلايا العلاجية، التي يعاملونها على أنها غزو أجانب. وقد يكون هذا التكتيك مفيدًا أيضًا في عمليات زرع الأعضاء.
وفي ذلك يقول الدكتور توبياس ديوز والدكتور جوليان إي. هوفمان أستاذ كرسي جراحة القلب كبير مؤلفي الدراسة «لذلك، بدلاً من محاولة قمع جهاز المناعة لدى المريض، بحثنا عن طرق يمكننا من خلالها تغيير الخلايا التي سيتلقاها وتمكينه بشكل أفضل من البقاء على قيد الحياة».، وذلك وفق ما نقل موقع «ميديكال إكسبريس» الطبي المتخصص.
العلاجات الخلوية الأكثر شهرة في الولايات المتحدة هي علاجات مستقبلات المستضد الخيمري (CAR).
فغالبًا ما تُستخدم علاجات CAR-T هذه لعلاج أشكال معينة من الأورام اللمفاوية بنجاح (وهو نوع من السرطان المميت غالبًا). لكن ثبت أن نشرها ضد الأورام الصلبة أكثر صعوبة.
وحتى وقت قريب، كانت معظم علاجات CAR-T تُصنع باستخدام خلايا المريض نفسه؛ لكن الجدوى التجارية طويلة المدى للعلاجات الخلوية بجميع أنواعها ستعتمد على الخلايا «الخيفية»؛ خلايا علاجية منتجة بكميات كبيرة نمت من مصدر خارج المريض.
وكما هو الحال مع الأعضاء المزروعة، من المرجح أن يعالج الجهاز المناعي للمتلقي أي خلايا خارجية أو أنسجة نشأت منها على أنها غريبة ويرفضها، وفقًا لديوز، الذي يبين ان هذا الأمر ليس غريبا، مؤكدا «لقد مررنا بهذا من خلال زراعة الأعضاء؛ لذلك نحن نعرف ما سيحدث لعملية زرع الخلايا. من المحتمل أن تكون هذه المشكلة عقبة خطيرة في أي نوع من زراعة الخلايا الخيفية». مشيرا الى ان التجارب السريرية للعلاجات الخيفية CAR-T كانت لها نتائج أسوأ من العلاجات المشتقة من خلايا المرضى. مضيفًا «أن العلاج المناعي يستلزم التحدي الإضافي المتمثل في تعرض هذه الخلايا الحرة العائمة للهجوم المناعي أكثر من تلك الموجودة في الأعضاء المزروعة»، وقال «علينا إيجاد طرق أفضل لحماية هذه الخلايا».
وفي العادة عندما يرتبط جسم مضاد بخلية، فإنه يعمل كنوع من الوسم، يدعو الخلية المناعية إلى الارتباط بالجسم المضاد وإطلاق عملية فعالة لتدمير الخلية الموسومة. ولإيقاف هذا التفاعل المتسلسل، ابتكر ديوز وفريقه طريقة لالتقاط الأجسام المضادة قبل أن ترتبط بالخلايا، ما يمنع تنشيط الاستجابة المناعية.
وقام الباحثون بهندسة وراثية لثلاثة أنواع من الخلايا (خلايا جزيرة البنكرياس المنتجة للأنسولين وخلايا الغدة الدرقية وخلايا CAR-T) بحيث يصنع كل نوع ويعرض أعدادًا كبيرة من بروتين يسمى CD64 على أسطحها.
وفي هذه الخلايا المهندسة، يعمل CD64، الذي يربط بشدة الأجسام المضادة المسؤولة عن هذا النوع من الرفض المناعي، كنوع من الطعم. ويلتقط الأجسام المضادة ويربطها بالخلية المهندسة حتى لا تنشط الخلايا المناعية.
ويتابع ديوز «لقد رأينا أنه يمكننا انتزاع مستويات عالية من هذه الأجسام المضادة، ما أدى إلى حماية قوية للغاية للخلايا العلاجية. هذا دليل واضح على مفهوم هذا النهج… هناك المزيد من العمل الذي يتعين القيام به قبل اختبار النهج على الخلايا المصممة لتكون علاجات أو خلايا مزروعة. وفي حين أن هذه الخلايا متطورة من الناحية البيولوجية، إلا أنها باهظة الثمن ويصعب تصنيعها. لذا آمل أن يساعد مفهومنا في تطوير خلايا خيفية قابلة للاستخدام عالميًا؛ وهذا من شأنه أن يجعل العلاج بالعلاجات الخلوية أرخص وأكثر سهولة؛ ما يجعله في متناول العديد من المرضى».
المملكة المتحدة
الصحة
[ad_2]
Source link